Болезнь боязнь солнечного света. Светобоязнь
- Болезнь боязнь солнечного света. Светобоязнь
- Болезнь Гюнтера симптомы. Болезнь Гюнтера
- Светобоязнь симптом, какой болезни. Почему возникает светобоязнь и как с ней бороться
- Болезнь Гюнтера простыми словами. Болезнь Гюнтера — причины, симптомы, диагностика, профилактика, лечение в Москве
- Непереносимость солнечного света. Как проявляется аллергия на солнце и как ее лечить?
- Болезнь Гюнтера. Общие сведения
- Болезнь Гюнтера лечение. Симптомы гелиофобии
Болезнь боязнь солнечного света. Светобоязнь
Светобоязнь (фотофобия) — повышенная чувствительность глаз к свету, патологическая реакция на солнечный свет или искусственное освещение, характерный симптом офтальмологических и неврологических заболеваний.
Фотофобия распространена у пациентов, страдающих мигренью, этот симптом — один из критериев, на который опираются врачи при диагностике мигрени.
Светобоязнь может сопровождаться болью в глазах , головной болью , ригидностью затылочных мышц, тошнотой , рвотой , головокружением , затуманиванием зрения, покраснением глаз , зудом или отеком век, онемением различных частей тела.
Причины светобоязни
- Синдром сухого глаза ;
- ирит;
- увеит;
- кератит;
- конъюнктивит ;
- неврит зрительного нерва;
- эрозия роговицы;
- язва роговицы;
- катаракта ;
- повреждение сетчатки;
- эписклерит;
- склерит;
- глаукома ;
- халязион ;
- длительное ношение контактных линз, ношение неправильно подобранных контактных линз;
- мигрень ;
- головная боль напряжения;
- менингит;
- энцефалит;
- блефароспазм;
- опухоли гипофиза;
- черепно-мозговые травмы;
- восстановительный период после операции на глазах;
- закапывание мидриатиков (капель, расширяющих зрачок) на приеме у офтальмолога;
- депрессия , паническое расстройство, тревожные расстройства, биполярное аффективное расстройство, агорафобия;
- некоторые лекарства (бензодиазепины, барбитураты, галоперидол, хлорохин, антибиотики, фуросемид).
Когда при светобоязни необходимо обратиться к врачу?
Обратитесь к врачу, если светобоязнь не проходит в течение 1–2 дней, сопровождается болью в глазах, головной болью, покраснением глаз, снижением остроты зрения.
Неотложная помощь необходима в случаях, если светобоязнь сопровождается нечеткостью зрения, болью или жжением в глазах, покраснением глаз, ощущением инородного тела в глазу (эрозия роговицы); сильной головной болью, головокружением, лихорадкой, тошнотой и рвотой, болью в суставах, мышечной слабостью, спутанностью сознания, менингеальным синдромом (энцефалит); лихорадкой и ознобом, тошнотой и рвотой, сильной головной болью, ригидностью затылочных мышц, нарушением сознания (менингит); внезапной и сильной головной болью (с последующей локализацией в затылочной области), тошнотой и рвотой, спутанностью сознания или потерей сознания, менингеальным синдромом, повышением артериального давления, нарушением сердечной и дыхательной деятельности (субарахноидальное кровоизлияние в результате черепно-мозговой травмы или разрыва артериальной аневризмы).
Диагностика при светобоязни включает сбор анамнеза, офтальмологический осмотр, неврологическое обследование (при сопутствующих симптомах), МРТ (при показаниях).
Лечение основано на устранении причины светобоязни (заболевания, которое вызывает симптом) и может, например, включать: закапывание препаратов искусственной слезы, применение специальных гелей, мазей (при синдроме сухого глаза), противовоспалительные глазные капли и нестероидные противовоспалительные препараты (увеит, склерит), медикаментозную терапию (препараты от мигрени, ботулинический токсин для лечения блефароспазма, бензодиазепины), ношение темных очков или очков с линзами, блокирующими синий цвет.
К каким врачам обращаться по поводу светобоязни?
Для определения причин светобоязни, диагностики и лечения необходимо обратиться к терапевту ( педиатру ), офтальмологу , неврологу , психотерапевту при расстройствах психики.
Автор:

Амеличева Алена Александровна
медицинский редактор
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. |
Болезнь Гюнтера симптомы. Болезнь Гюнтера
Болезнь Гюнтера (врожденная эритропоэтическая порфирия) – редкое наследственное заболевание, при котором происходят нарушение пигментного обмена и накопление в тканях азотсодержащего пигмента (порфирина). При данном заболевании на поздних стадиях внешность пациентов обезображивается.
Болезнь Гюнтера встречается у 1 человека на 1 000 000 новорожденных. Показатель заболеваемости несколько выше среди сельского населения Трансильвании. Ученые объясняют приведенный факт тем, что в названном регионе до сих пор распространены близкородственные браки.
Причины и факторы риска
Болезнь Гюнтера – это генетическое заболевание, наследуемое по аутосомно-рецессивному типу, то есть для его возникновения ребенок должен получить измененный ген и от матери, и от отца. При этом родители больного ребенка здоровы, но являются носителями мутировавшего гена.
Прогноз при болезни Гюнтера неблагоприятный. Большинство больных погибает до достижения подросткового возраста.
Мутация, обусловливающая развитие врожденной эритропоэтической порфирии, локализуется в локусе 10q26.1-q26.2 длинного плеча 10-й хромосомы. Она приводит к недостаточности фермента уропорфириногена III синтазы, в результате чего нарушается метаболизм гема, а также значительно повышается фоточувствительность кожных покровов.
 Чаще дети с болезнью Гюнтера рождаются в странах, где практикуются близкородственные браки
Чаще дети с болезнью Гюнтера рождаются в странах, где практикуются близкородственные браки
Основной фактор, повышающий риск рождения ребенка с болезнью Гюнтера, – близкородственные браки.
Симптомы
Болезнь Гюнтера в большинстве случаев проявляется у больных детей уже на первом году жизни. Ее симптомы:
- красно-кровавый цвет мочи;
- повышенное оволосение (гипертрихоз);
- высокая фоточувствительность тканей;
- окрашивание зубов в красный цвет (эритродонтия);
- гемолитическая анемия;
- увеличение селезенки, а в некоторых случаях и печени.
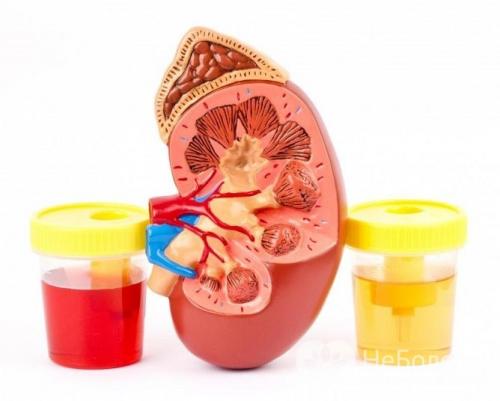 Заподозрить болезнь Гюнтера у ребенка можно по красно-кровавому цвету мочи
Заподозрить болезнь Гюнтера у ребенка можно по красно-кровавому цвету мочи
На поздних стадиях заболевания внешность больных обезображивается до неузнаваемости. Их лица покрываются язвами. Кожа в параоральной области высыхает и ужесточается, что приводит к деформации губ и обнажению красно-коричневых резцов.
У пациентов с болезнью Гюнтера часто повреждаются структуры глаза, что в дальнейшем приводит к значительному ухудшению зрительной функции вплоть до ее полной утраты, то есть слепоты.
Высокая фоточувствительность кожи к ультрафиолетовому излучению, способному вызывать сильные ожоги, становится причиной того, что больные в дневное время стараются находиться в помещении с затемненными окнами, проявляя активность в ночное время суток.
 Высокая фоточувствительность кожи приводит к боязни света и ночному образу жизни
Высокая фоточувствительность кожи приводит к боязни света и ночному образу жизни
Употребление острой пищи, в том числе чеснока, вызывает болезненные ощущения в измененных участках кожных покровов.
Все эти признаки легли в основу многочисленных легенд о вампирах – страшных существах, выходящих по ночам пить кровь и боящихся чеснока.
Диагностика
Диагностика болезни Гюнтера осуществляется на основании характерной клинической картины и семейного анамнеза. Для подтверждения диагноза проводится ряд лабораторных тестов, определяющих содержание в крови порфиринов и эритроцитов.
Болезнь Гюнтера встречается у 1 человека на 1 000 000 новорожденных.
Лечение
Болезнь Гюнтера неизлечима, терапия направлена на смягчение симптомов:
- Защита кожных покровов от солнечного света. Для этого пациенты в светлое время суток должны постоянно носить специальную солнцезащитную одежду, а также смазывать открытые участки тела солнцезащитным кремом, в состав которого входят светоотражающие агенты (диоксид титана, оксид цинка).
- Прием холестирамина, активированного угля, бета-каротина. Названные вещества позволяют прервать реабсорбцию порфиринов, однако для этого их необходимо принимать в высоких дозах, что приводит к развитию побочных эффектов (потребуются прерывание терапии и проведение коррекции).
- Гемотрансфузии. Переливания эритроцитарной массы и цельной крови на некоторое время улучшают состояние больных. Ограничение состоит в том, что регулярный режим гемотрансфузий имеет риск развития опасных осложнений.
- Спленэктомия. Удаление селезенки позволяет уменьшить выраженность гемолитической анемии. Однако эффект от данной операции длится недолго, и через некоторое время распад эритроцитов возобновляется.
- Прием аскорбиновой кислоты (витамина C) и альфа-токоферола (витамина E). Эти витамины обладают мощным антиоксидантные действием. Их назначение позволяет замедлить скорость повреждения тканей организма больного свободными радикалами.
Светобоязнь симптом, какой болезни. Почему возникает светобоязнь и как с ней бороться
Повышенная чувствительность глаз к свету — довольно распространённая проблема. Но одно дело, когда боль или резь возникает после выхода из тёмного помещения на солнце, и совсем другое — когда эти вещи совсем не связаны друг с другом.
Заболевание под названием светобоязнь, или фотофобия, может быть хроническим, а может возникнуть из-за какого-то явления и пройти, если это явление устранить. Но прежде надо выяснить, по какой именно причине свет начал доставлять дискомфорт.
Почему возникает глазная светобоязнь, как свести её на нет и в каких случаях нужно бежать к врачу-офтальмологу — расскажем подробнее.
Светобоязнь глаз: причины

Эта проблема может появиться из-за самых разных обстоятельств, и среди них следующие:
- врождённые особенности глаз — например, часто от такого страдают люди с альбинизмом;
- долгая работа за компьютером, в помещении с плохим освещением или сухим воздухом — всё это даёт нагрузку на зрение;
- приём некоторых препаратов, особенно расширяющих зрачки;
- гелиофобия, то есть боязнь солнца и невозможность выйти на улицу, пока оно светит;
- инфекционные заболевания, офтальмологические болезни и проблемы с нервной системой;
- аномалии развития глазного яблока.
Иногда причины куда проще, чем кажутся на первый взгляд: например, светобоязнь у ребёнка может возникнуть, потому что во время игры ему в глаз попала песчинка или другое мелкое инородное тело. Тогда достаточно лишь избавиться от этой помехи — и скоро восприятие света придёт в норму.
Порой светобоязнь возникает после операции на глаза — в этом нет ничего страшного, нужно лишь следовать рекомендациям врача и немного подождать.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ +7 (#{XXX}) #{XXX}-#{XX}-#{XX}
Можно ли избежать светобоязни?

Вполне, если позаботиться о себе. В большинстве случаев светобоязнь у взрослых возникает из-за бесконечных переработок, и тогда уберечь себя довольно легко: нужно регулярно делать гимнастику для глаз , вставать из-за компьютера хотя бы раз в час и при необходимости обратиться к врачу, который выпишет глазные капли, способные облегчить нагрузку.
Также очень важно носить солнцезащитные очки или широкополые шляпы, если дневной свет кажется вам слишком ярким, а также регулярно проходить обследования у специалистов.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ +7 (#{XXX}) #{XXX}-#{XX}-#{XX}
Сопутствующие симптомы

В зависимости от того, что именно спровоцировало светобоязнь, она может проявляться вместе с другими различными симптомами, которых немало. К ним относятся:
- покраснение;
- жжение и зуд;
- дискомфорт даже от неяркого света;
- круги, точки и пятна перед глазами;
- ухудшение зрения;
- мигрень;
- тошнота.
Что делать?
Если светобоязнь не проходит слишком долго, значит, она вызвана отнюдь не усталостью — и тогда нужно немедленно отправляться к врачу. Специалист тщательно обследует вас, чтобы понять, не возник ли дискомфорт из-за офтальмологического заболевания.
В том случае, когда и болезни глаз не являются причиной светобоязни, будьте готовы записаться к неврологу — именно туда вас и направит офтальмолог. Позаботьтесь о своём здоровье!
Болезнь Гюнтера простыми словами. Болезнь Гюнтера — причины, симптомы, диагностика, профилактика, лечение в Москве
Болезнь Гюнтера – что это такое?
Болезнь Гюнтера — врожденная эритропоэтическая порфирия. Речь идет о наследственном нарушении пигментного обмена веществ, когда в крови наблюдается повышенное содержание порфирина. Вещество порфирин – это азотосодержащий пигмент, входящий в состав гемоглобина и предающий крови характерный красный цвет. Болезнь возникает в красном костном мозге, где происходит синтез эритроцитов.
Причины
:
- рецессивная мутация;
- генетическая предрасположенность (болезнью Гюнтера может заболеть ребенок, у которого оба родителя являются носителями мутировавшего гена, при этом симптомы болезни могут у родителей вовсе не проявляться);
- близкородственные браки.
Данное заболевание является крайне редким и встречается в одном из 100 000 случаев.
Симптомы болезни Гюнтера
Характерные для болезни Гюнтера симптомы проявляются уже в течение первого года жизни. Иногда они начинают проявляться на 4-5 годах жизни.
:
- красный цвет мочи, который вызван избытком пигмента;
- окрашивание зубов в красный цвет в результате отложения порфиринов в эмали;
- хроническая фоточувствительность (когда на теле человека может возникнуть ожог из-за проникновения через стекло солнечных лучей, часто возникает сыпь в виде красных пупырышков на коже);
- повышенная волосистость кожного покрова;
- увеличение печени и селезенки;
- разрушение эритроцитов в кровяном русле.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу .
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Для диагностики данного заболевания необходим осмотр дерматолога . Также специалист должен назначит сдачу анализа крови, который покажет количество порфирина и эритроцитов в крови.
Лечение болезни Гюнтера
К сожалению, полностью вылечиться от болезни Гюнтера на сегодня невозможно. Но реально уменьшить количество рецидивов. Также лечение болезни Гюнтера предполагает пересадку костного мозга. Это очень сложная операция, которая требует подбора донорского костного мозга и продолжительной сопутствующей терапии. Однако, благодаря таким операциям, дети, страдающие болезнью Гюнтера, имеют шанс на частичное выздоровление. Пациентам, которые страдают данной проблемой, рекомендуется проводить ограниченное время на солнце.
:
- никотиновая и аскорбиновая кислоты;
- цианокобаламин;
- рибофлавин.
Опасность
К сожалению, болезнь Гюнтера ведет за собой многочисленные нарушения обмена веществ в организме в результате переизбытка порфирина в крови. Люди, страдающими данным недугом, живут крайне мало.
Профилактика
Профилактические меры для данного заболевания не предусмотрены.
Непереносимость солнечного света. Как проявляется аллергия на солнце и как ее лечить?
Гарвардская школа медицины сообщает, что аллергия на солнце проявляется в виде выброса гистамина в клетках кожи под воздействием ультрафиолета. Также к солнечной аллергии относят кожное раздражение, которое возникает на вступившие в реакцию с ультрафиолетом компоненты из мазей, лосьонов и кремов для тела (в том числе и солнцезащитных!).
Обычно солнечная аллергия проявляется в виде сыпи (крапивницы) или небольших волдырей. Симптомы проявляются спустя несколько минут пребывания на солнце, но иногда могут наступить спустя несколько часов и даже дней!
Анна Усачева
кандидат медицинских наук, аллерголог-иммунолог, педиатр GMS Clinic
– Аллергия на солнце (ее еще называют солнечной крапивницей) – это реакция, которая возникает на ультрафиолетовую часть спектра солнечного излучения.
С повышенной чувствительностью на солнце столкнуться может любой из нас, но больше рисков у аллергиков, и особенно у тех, кто ранее страдал от атопического дерматита . Это состояние истончает кожу, делая ее более чувствительной. Также аллергическому дерматиту от воздействия солнца больше подвержены люди со светлой кожей. Аллергия на солнце может являться наследственной.
Этот вид аллергии является временным и сезонным. Обычно она возникает с мая по август, после пребывания на солнце. Спровоцировать появление аллергии можно и зимой, начав подготовку к пляжному сезону с посещения солярия. После него возможно появление симптомов крапивницы.
Реакции также могут появляться при взаимодействии ультрафиолета с частицами, находящимися на коже. Людям, страдающим от аллергических реакций, рекомендовано более тщательно относиться к выбору принимаемых лекарственных препаратов и используемых средств личной гигиены. Провокационные вещества могут содержаться в кремах, косметике и даже в любимых духах. Например, это касается таких компонентов, как галогенированные салициламиды, бензокаин (могут быть в составе мыла, лосьонов). Также реакцию могут вызвать некоторые мази с антибиотиками, например, тетрациклиновой группы.
Конечно, самостоятельно отличить реакцию на солнце от реакции на отдушки из кремов и лосьонов трудно, поэтому при возникновении на теле крапивницы нужно обратиться к аллергологу.
Пациентам, у которых, предположительно, возникла реакция на солнцезащитный крем, рекомендовано использовать специальные санскрины, созданные для кожи с атопией , и/или кремы на физических, а не химических фильтрах (в качестве таких фильтров выступают диоксид титана и оксид цинка).
Также можно рекомендовать патч-тест на компоненты косметики, чтобы попытаться выяснить, что спровоцировало данную реакцию.
При аллергии на солнце есть смысл принимать антигистаминные препараты, они снимут зуд, уменьшат реакцию. Однако в качестве профилактической меры, скорее всего, они не слишком эффективны и не спасут от возникновения фотодерматита (он же аллергия на солнце). Настоящие фотодерматиты плохо поддаются лечению.
Болезнь Гюнтера. Общие сведения
Болезнь порфирия (син. порфириновая болезнь) представляет собой большую группу заболеваний обмена веществ, обусловленных преимущественно наследственным дефектом в системе биосинтеза гема (соединение ионов железа с производными порфирина) и накоплением в организме его токсичных метаболитов (порфобилиногена/δ-аминолевулиновой кислоты). Большинство порфирий являются врождёнными заболеваниями с наследованием по аутосомно-доминантному типу. Значительно реже порфирии, обусловленные нарушением метаболизма, являются приобретенным и развиваются под воздействием различных факторов, способствующих процессу ингибирования ферментов синтеза гема.
В человеческом организме происходит постоянный эндогенный синтез пуринов / пиримидинов . К пуринам относятся ксантин , аденин , гипоксантин , гуанин ; к пиримидинам – цитозин , урацил , тимин , оротовая кислота . Они необходимы для хранения, транскрипции/трансляции генетической информации, деления/роста клеток, передачи сигналов и накопления энергии.
Порфирины в человеческом организме синтезируются в клетках костного мозга, печени, тканях нервной системы, поджелудочной железе и находятся как в свободном, так и связанном состоянии, образуя различные сложные белковые соединения с ионами железа ( гемоглобин , миоглобин , цитохром , пероксидазу , хромопротеид ) или комплексы с натрием, калием, медью, ванадием, никелем, оловом, цинком, марганцем, кобальтом. При этом, механизм синтеза порфиринов одинаков в клетках всех тканей, однако скорость их образования/длительность существования существенно варьирует. Основной функцией порфиритовых комплексов является их участие в сложных метаболических процессах (транспортировка кислорода, биологическое окисление, фотосинтез и др.). Конечным продуктом пуринового метаболизма является мочевая кислота. Порфирины выделяются из организма с мочой, калом и желчью.
Практически любая нозологическая форма порфирии реализуется вследствие снижения активности ферментов в цикле биосинтеза гема (торможение процесса синтеза гема), что обусловлено мутацией в патогномоничном гене и приводит к накоплению промежуточных токсичных метаболитов. Однако это генетическое заболевание не всегда манифестирует выраженной симптоматикой, поскольку патология не всегда себя проявляет даже при снижении активности фермента до 50% от нормы. И только 18-20% генетических носителей имеют характерную клиническую симптоматику.
В целом порфириновая болезнь относятся к достаточно редким заболеваниям: обобщенный показатель заболеваемости различными формами болезни составляет 1:20 000 (Википедия). При этом, показатели заболеваемости на 100 тыс. населения широко варьирует — наследственная копропорфирия: 3–5 случаев; перемежающаяся острая перемежающаяся порфирия: в пределах 5–10 случаев; вариантная порфирия – 2–3 случая; поздняя кожная порфирия – 15–20 случаев на 100 тыс. населения. Порфирии не эндемичные заболевания (то есть характерные для определенной местности) и встречаются среди населения различных стран с одинаковой частотой.
Заболевание порфирия протекает как хронически, так и в виде острых атак. Существенно варьирует и возраст дебюта заболевания: эритропоэтические порфирии манифестируют преимущественно в 3-5 лет (дошкольном детстве), острые порфирии развиваются в 14-16 лет (период/после полового созревания), приобретенная спорадическая форма печеночной кожной порфирии — у лиц после 40 лет. Ввиду обширности темы рассмотрим лишь некоторые формы порфирий , в частности болезнь Гюнтера .
Болезнь Гюнтера лечение. Симптомы гелиофобии
Главный признак болезни – ограничение или полный отказ от пребывания на солнце. При этом человек в светлое время суток практически постоянно находится в помещении, не покидает своего жилища.
Выраженность деструктивного поведения зависит от степени расстройства. При легкой форме гелиофобии больной всё же позволяет себе выходить на улицу в светлое время суток. Но, естественно, с полным арсеналом защитных средств: глаза обезопасят очки, одежда надевается так, чтобы максимально скрыть открытые участки тела. То, что осталось неприкрытым, прикрывается вспомогательными средствами: перчатками, платками, шарфами, головными уборами. В такой экипировке человек ходит на работу, в магазин, куда угодно.
В начальной стадии заболевания индивид выходит на улицу днем под зонтиком, наносит солнцезащитные кремы в больших количествах.
Прогрессируя, процесс вызывает формирование избегающего поведения. Человек все реже выходит на улицу днем. В квартире создает полумрак, защищаясь от солнечных лучей: завешивает окна жалюзи, одеялами. Выбирает работу, требующую ночной активности.
Типичным сопровождением расстройства становятся панические атаки. В целом гелиофоб – обычный человек, с ясным сознанием, здравым мышлением, осознающий нелепость своего положения. Но как только он по неосторожности попадает в зону инсоляции, сознание как будто отключается. Включается ступор, паника и хаос. Больной ощущает себя в западне. Внимание рассеивается, сложно принять конструктивное решение. Развивается тахикардия, появляется ощущение удушья, дрожь во всем теле, выступает холодный липкий пот. Состояние сопровождается невыносимыми головными болями. Тревога и страх настолько выражены, что провоцируют мощный выброс адреналина, запускающий все симптомы панической атаки. Появляется тошнота, рвота, возможна потеря сознания. Остается одно желание: бежать в безопасное место.
Помочь паникеру можно, отведя его в тень, если нет возможности зайти в помещение.