Может ли сердце остановиться от такого. Может ли сердце резко остановиться в моем случае?
- Может ли сердце остановиться от такого. Может ли сердце резко остановиться в моем случае?
- Связанные вопросы и ответы
- Признаки остановки сердца. Патогенез
- Как умирают от сердечной недостаточности. Внезапная сердечная смерть при хронической сердечной недостаточности – исследование SCD-HeFT
- Сердечная недостаточность смерть во сне. Что такое коронарная недостаточность?
- Из-за чего может остановиться сердце у подростка. Причины замирания сердца, симптомы требующие обращения к врачу и методы лечения
- Кардиомиопатия при вскрытии. Судебно-медицинское значение алкогольной кардиопатии
- Внезапная смерть от сердечной недостаточности. Синдром внезапной смерти
- Остановка сердца от стресса. Неврозы и расстройства сердечного ритма
- Ощущения при остановке сердца. Классификация
Может ли сердце остановиться от такого. Может ли сердце резко остановиться в моем случае?
Спрашивает: Алина
Пол: Женский
Возраст: 19 лет
Хронические заболевания: не указаны
Мне 19 лет. 4 года экстрасистолы, метеоризм, изжога частая. То одно беспокоит, то другое, не знаю за что хвататься. По УЗИ сердце без паталогий, по ЭКГ НБПГПГ, анализы крови на протяжениия 4 лет все нормальные, сахар норма, гормоны щитовидки норма, щитовидка норма. Было 2 приступа пароксизмальной тахикардии, в позапрошлом году и в начале этого. После приступов появилось хаотичное сердцебиение. Начала пить нипертен. ДО нипертена на холтере у меня 2264 желудочковых экстрасистол и 22 наджелудочковых, ПРИ приëме нипертена стало 162 желудочковых и 413 наджелудочковых, 2 морфологии от желудочковых. Нипертен пью 1 таб. 1 раз в день, 2,5 мг. Уже 6 месяц пью. Все равно сердце бьется странно. Может ритмично, а затем на 2 толчка резко ускориться. Моя рука всегда на пульсе, часто контролирую. Очень беспокоит такой симптом, впервые почувствовала его 5 месяцев назад: лежу спокойно, а сердце резко с нормального ритма делает 3 быстрых удара, как перед пароксизмальной. Сегодня это снова ощутила. Только 5 месяцев назад оно повторялось, то есть, 3 быстрых удара, экстрасистола, 3 быстрых удара, экстрасистола. А сегодня единожды. 3 быстрых удара и снова нормальный ритм. Афобазол курсом пропила, тенотен детский, фензитат, глицин, пикамилон, еще кучу всего - бестолку. Нипертен кроме малого урежения пульса особо не помогает. На холтере вряд ли поймаю пароксизмальную, ибо она у меня только 2 раза была и вряд ли поймаю 3 быстрых удара (не ощущаю, только с рукой на пульсе могу почувствовать). Сердце еще рывками бьется, с силой в пульс ударяет. Я чувствую себя хорошо, в принципе, в обмороки не падаю, в глазах не темнеет, но за исключением дискомфорта малого в груди и горле. И сейчас оно у меня в грудь толчки дает, зажимает. Кроме толчка в грудь у меня нет головокружения, потемнения в глазах, холодного пота, я могу прыгать и бегать, но это очень беспокоит, перекатывания такие в груди. В моем случае опасно? В ОБМОРОКИ НИКОГДА НЕ ПАДАЛА! Может ли сердце из-за такого ритма внезапно остановиться?
Связанные вопросы и ответы:
Вопрос 1: Может ли сердце остановиться от сильного эмоционального шока
Ответ: Да, сердце может остановиться от сильного эмоционального шока. Это может произойти из-за того, что шок вызывает сердечный приступ или инфаркт миокарда, который является острым нарушением кровообращения в сердце. При сильном эмоциональном шоке может возникнуть также паническая атака, которая может вызвать сердечные аритмии и остановку сердца.
Вопрос 2: Может ли сердце остановиться от переохлаждения
Ответ: Да, сердце может остановиться от переохлаждения. Когда тело переохлаждается, кровообращение замедляется, что может привести к снижению кровяного давления и остановке сердца. Это может произойти, например, при замерзании или обморожении.
Вопрос 3: Может ли сердце остановиться от перегрева
Ответ: Да, сердце может остановиться от перегрева. Когда тело перегревается, кровообращение ускоряется, что может привести к повышению кровяного давления и остановке сердца. Это может произойти, например, при перегревании в жаркую погоду или при работе в жарком помещении.
Вопрос 4: Может ли сердце остановиться от нехватки кислорода
Ответ: Да, сердце может остановиться от нехватки кислорода. Когда организм не получает достаточно кислорода, это может привести к сердечному приступу или инфаркту миокарда, который является острым нарушением кровообращения в сердце. Это может произойти, например, при удушье, отравлении угарным газом или при недостатке кислорода в высоких горах.
Вопрос 5: Может ли сердце остановиться от отравления
Ответ: Да, сердце может остановиться от отравления. Некоторые яды и токсины могут вызвать сердечные аритмии и остановку сердца. Например, отравление мышьяком может привести к сердечному приступу или инфаркту миокарда.
Вопрос 6: Может ли сердце остановиться от недостатка воды
Ответ: Да, сердце может остановиться от недостатка воды. Когда организм не получает достаточно воды, это может привести к обезвоживанию, которое может вызвать снижение кровяного давления и остановку сердца. Это может произойти, например, при длительном пребывании на солнце без воды.
Вопрос 7: Может ли сердце остановиться от физической нагрузки
Ответ: Да, сердце может остановиться от физической нагрузки. Когда организм нагружается физически, сердце должно работать быстрее, что может привести к сердечному приступу или инфаркту миокарда. Это может произойти, например, при чрезмерной нагрузке на сердце во время физических упражнений.
Признаки остановки сердца. Патогенез
В основе остановки сердца лежат сдвиги в газовом составе крови и кислотно-щелочном равновесии в сторону окисления, что приводит к нарушению метаболических процессов, угнетению проводимости, изменению возбудимости в сердечной мышце и как следствие — нарушению сократительной функции миокарда. Широкий спектр патологий, разные причины и виды способствующих факторов формируют различные механизмы остановки сердца. В основе прекращения сердечной деятельности могут лежать разные виды остановки сердца, основными из которых являются: асистолия сердца и фибрилляция желудочков .
Что такое асистолия сердца? Под асистолией подразумевается полное прекращение сокращений мышц предсердий и желудочков в генезе которой полное прекращение процесса передачи возбуждения с синусового узла при отсутствии импульсов во второстепенных очагах автоматии. Сюда относится:
- асистолия всего сердца при нарушении/полной блокаде проводимости между синусовым узлом и предсердиями;
- асистолия желудочков при наличии полной поперечной блокады;
- выраженная желудочковая брадикардия на фоне неполной блокады проводимости между желудочками и предсердиями.
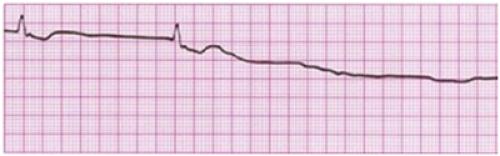
Асистолия может произойти рефлекторно (внезапно) при еще сохранившемся тонусе миокарда или постепенно (при сохранившемся тонусе миокарда или при его атонии). Остановка сердца чаще всего происходит в диастоле и значительно реже встречается в систоле. На рис. ниже на ЭКГ показан агональный ритм , переходящий в асистолию .
Под фибрилляцией желудочков понимают асинхронное (хаотичное и разрозненное) сокращение мышечных волокон сердца, приводящее к нарушению функции подачи крови к органам и тканям. При этом наблюдаются энергичные фибриллярные сокращения (при нормальном тонусе миокарда) или вялые (при его атонии).
Основным механизмом прекращения кровообращения в большинстве случаев (85%) является фибрилляция желудочков, развитию которой способствуют факторы, снижающие электрическую стабильность миокарда: снижение сердечного выброса, увеличение размеров сердца (, гипертрофия , дилатация ), повышение симпатической активности.
Причиной фибрилляции желудочков являются нарушения проведения возбуждения в проводящей системе желудочков. Предварительными стадиями фибрилляции сердца являются:
- фибрилляция и трепетание желудочков;
- пароксизмальная тахикардия , которая обусловлена нарушением внутрижелудочковой/внутрипредсердной проводимости.
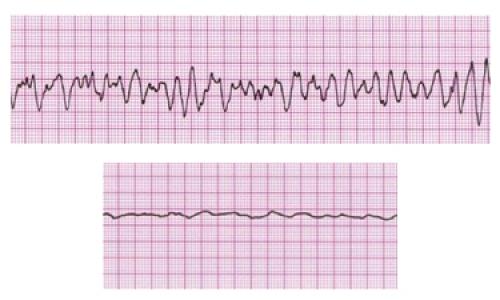
На рис. ниже приведена ЭКГ при крупноволновой и мелковолновой фибрилляции желудочков.
Существует несколько теорий объяснения механизмов нарушений сердечного ритма при фибрилляции, наиболее значимыми из которых являются:
- Теория гетеротопного автоматизма, в основе которой появление многочисленных очагов автоматизма, возникающих в результате «перевозбуждения» сердца.
- Теория «кольцевого» ритма. Согласно ее положениям возбуждение непрерывно циркулирует по миокарду, что приводит к сокращению отдельных волокон вместо одновременного сокращения всей мышцы.
Важным механизмом возникновения фибрилляции желудочков является и ускорение пробега волны возбуждения. При этом сокращаются лишь мышечные волокна, которые к тому моменту вышли из рефракторной фазы, что и обуславливает хаотическое сокращение миокарда.
Также, большую значимость в развитии патологии имеют нарушения электролитного баланса (калия и кальция). В условиях гипоксического состояния развивается внутриклеточная гипокалиемия , которая сама по себе повышает возбудимость сердечной мышцы, что чревато развитием пароксизмов срыва синусного ритма. Также, на фоне внутриклеточной гипокалиемии снижается тонус миокарда. Однако сердечная деятельность расстраивается не только при развитии внутриклеточной гипокалиемии, но также и при изменении соотношения/концентрации катионов К+ и Са++ . Такие нарушения приводят к возникновению изменения клеточно-внеклеточного градиента с расстройством процессов возбуждения/сокращения миокарда. Кроме того, быстрое увеличение в плазме крови концентрации калия на фоне его сниженного уровня в клетках может вызвать фибрилляцию. Внутриклеточнаятакже может способствовать потере способности миокарда к полноценному сокращению.
В целом, независимо от генеза ВСС в основе остановки сердца должен присутствовать фактор, приводящий к возникновению ВСС и инвалидизация сердечной мышцы. Формула ВСС может быть представлена в виде: ВСС = субстрат + триггерный фактор.
Где под субстратом подразумеваются анатомические/электрические отклонения, обусловленные заболеваниями сердца, а под триггерным фактором — метаболические, механические и ишемические воздействия.
Как умирают от сердечной недостаточности. Внезапная сердечная смерть при хронической сердечной недостаточности – исследование SCD-HeFT
Исследование SCD-HeFT показало, что среди пациентов с ХСН NYHA класса II или III и сниженным LVEF (систолическая левожелудочковая недостаточность) лечение с ICD (имплантируемый кардиовертер-дефибриллятор) было связано со снижением смертности от всех причин по сравнению с плацебо, но не было различий между амиодароном и плацебо.
Кубенский Глеб Евгеньевич
заведующий отделением - врач-анестезиолог-реаниматолог,…
Отделение реанимации и интенсивной терапии
Описание: целью исследования было оценить эффективность терапии амиодароном или имплантируемым кардиовертером-дефибриллятором (ICD) с плацебо у пациентов с застойной сердечной недостаточностью II и III классов Нью-Йоркской ассоциации сердца (NYHA) и сниженной фракцией выброса левого желудочка. (LVEF) ≤35%.
Дизайн исследования
Количество пациентов: 2,521
Класс NYHA: 70%; NYHA класс II и 30% класс III
Средний срок наблюдения: средний период наблюдения 45,5 месяца
Средний возраст пациентов: 60 лет
Женщина: 23%
Базовый средний EF: 25%
Популяции пациентов:
1) 18 лет и старше.
2) Сердечная недостаточность не менее 3 месяцев и лечение вазодилататором.
3) Симптоматическая ЗСН (NYHA класс II и III) вследствие ишемической или неишемической дилатационной кардиомиопатии.
4) LVEF ≤35% в течение 3 месяцев после зачисления.
5) Всем пациентам предлагается, но не обязательно, иметь коронарную ангиограмму для документирования характера их заболевания. Определение ишемической кардиомиопатии будет систолической дисфункцией ЛЖ при наличии ≤75% люминальной коронарной артерии или незначительного заболевания коронарной артерии с явными признаками инфаркта миокарда (ИМ).
6) Пациенты с хронической фибрилляцией предсердий должны быть антикоагулированы варфарином, с документированными международными нормированными соотношениями не менее 2,0 в течение ≥21 дня до рандомизации.
Исключения:
1) Симптоматическая желудочковая аритмия.
2) LVEF> 35% или бессимптомная дисфункция LV.
3) NYHA класс IV CHF.
4) Наличие в анамнезе остановки сердца или спонтанный эпизод устойчивой желудочковой тахикардии (VT) (≥30 секунд при частоте> 100 ударов в минуту), не связанный с острым инфарктом Q-волны. (Устойчивый VT или остановка сердца в течение 48 часов после ИМ не являются критерием исключения).
5) Любое несердечное заболевание, которое может привести к смерти в течение 12 месяцев.
6) Женщины, которые беременны или имеют детородный потенциал и не используют надежных методов контрацепции.
7) Наличие в анамнезе рестриктивной, инфильтративной или гипертрофической кардиомиопатии; констриктивный перикардит; острый миокардит; врожденный порок сердца; хирургически корректируемое заболевание клапанов; и / или неоперабельное обструктивное заболевание клапанов.
8) Наличие в анамнезе механических протезов клапанов сердца.
9) Наличие в анамнезе серьезного психического расстройства, активного злоупотребления алкоголем / наркотиками или несоблюдения.
10) Противопоказание для приема амиодарона по любой причине или в настоящее время приема амиодарона.
11) Показания к применению антиаритмических препаратов.
12) Мерцательная аритмия, требующая катетерной абляции системы атриовентрикулярной проводимости или амиодарона для контроля скорости.
13) Необъяснимый обморок за последние пять лет.
14) Пациенты не могут разместить ICD в левой подключичной области.
15) Ожидается прохождение трансплантации сердца в течение 12 месяцев.
16) Постоянный кардиостимулятор.
17) Функциональные пробы печени (> 2,5 раза выше нормы или сывороточный креатинин> 2,5 мг / дл).
18) В настоящее время получают антибиотики.
Основные конечные точки:
Смертность от всех причин
Вторичные конечные точки:
1) Аритмическая сердечная смертность.
2) Неаритмическая сердечная смертность.
3) Сочетание смертности от всех причин и повторной госпитализации при ХСН.
4) Качество жизни, связанное со здоровьем.
5) Стоимость обслуживания и расчет дополнительных коэффициентов эффективности затрат.
Используемые лекарства / процедуры:
Пациенты были рандомизированы двойным слепым методом: 1) обычная терапия ХСН и плацебо, 2) обычная терапия ХСН плюс амиодарон, или 3) традиционная терапия ХСН плюс консервативно запрограммированная ИБС с одним отведением. Амиодарон вводили в дозе 800 мг в течение первой недели, 400 мг в течение 2-4 недель и хронически в дозе 200 мг / день, если 200 фунтов ,
ICD были запрограммированы только для лечения желудочковой фибрилляции (VF). Пациенты прошли шестиминутную прогулочную пробу и холтеровское мониторирование.
Основные выводы:
В конце наблюдения использование лекарств включало 72% ингибиторов ангиотензинпревращающего фермента, 78% бета-блокаторов, 80% петлевых диуретиков и 55% аспирина. Базовая средняя шестиминутная прогулка составила 1130 футов. Предыдущая продолжительность CHF была 24,5 месяца на исходном уровне.
According to the SCD-HeFT study, patients with chronic heart failure (CHF) and reduced left ventricular ejection fraction (LVEF) are at high risk of sudden cardiac death (SCD). The study found that implantable cardioverter-defibrillators (ICDs) can reduce mortality rates compared to placebo, but not between amiodarone and placebo.
Study Design
The SCD-HeFT study was a randomized, double-blind, placebo-controlled trial that enrolled 2,521 patients with CHF and LVEF ≤35%. The study population consisted of:
- 70% with NYHA class II and 30% with NYHA class III heart failure
- Mean age: 60 years
- 23% were female
- Mean LVEF: 25%
The study included patients aged 18 years or older with:
- CHF lasting at least 3 months
- Treatment with a vasodilator
- Symptomatic CHF (NYHA class II and III) due to ischaemic or non-ischaemic dilated cardiomyopathy
- LVEF ≤35% within 3 months of enrollment
- Optional coronary angiography to document the characteristics of their disease
Patients were randomly assigned to receive either amiodarone, ICD, or placebo. The primary endpoint was all-cause mortality.

Сердечная недостаточность смерть во сне. Что такое коронарная недостаточность?
Клинико-патофизиологическим определением коронарная недостаточность называют состояние, когда ухудшается кровоток по венечным артериям сердца. Как следствие, ухудшается обеспечение сердечной мышцы биологически необходимыми веществами и кислородом, а также отток продуктов газообмена и метаболизма. Можно оценить, что такое коронарная недостаточность (КН) для человека, рассмотрев 2 ее основные формы – острую и хроническую.
Острая (необратимая)
Резкое ухудшение проходимости венечных сосудов определяется как острая коронарная недостаточность. Ее типовой формой является инфаркт – локальное омертвение миокарда из-за несоответствия между доставкой кислорода к мышце и его потребностью.
Происхождение острой коронарной недостаточности сопряжено со значительным ухудшением венечного кровотока или с его необратимым прекращением по причине спазма или тромбоза, нередко ведущим к смерти.
Независимо от причины, острая коронарная недостаточность – это такое состояние, когда поставка крови к сердцу резко ухудшается, вызывая выраженные симптомы инфаркта – сильнейшую «кинжальную» боль за грудиной, не устраняемую нитроглицерином и не прекращающуюся более 15 минут.
Хроническая (обратимая)
Провоцирующими факторами развития хронической коронарной недостаточности обычно выступает стенокардия, но нередки случаи проблемных пост-хирургических состояний по восстановлению (в том числе медикаментозному) венечного кровообращения (реваскуляризации).
Стенокардия, являющаяся типичным признаком хронической КН, это такое состояние ишемии, которому свойственны сильные кардиальные боли сжимающего характера. Выраженные симптомы – боли, локализующиеся в области грудины или слева от нее, нередко иррадиирующие в левое плечо или лопатку.
Выделяют несколько видов стенокардии:
- стабильную – наиболее распространенную, возникающую из-за ощутимого ухудшения венечного кровотока при усилении нагрузки;
- нестабильную – не сопряженную с нагрузками на сердце и характеризующуюся нарастающими приступами, часто завершающимися инфарктом;
- вариантную (стенокардию Принцметала) – возникающую из-за продолжительного спазма венечных сосудов и нередко способствующую формированию мелкоочагового кардиосклероза.
Признаки коронарной недостаточности нередко наблюдаются и после перенесения пациентом чрескожной внутрисосудистой ангиопластики, аортокоронарного шунтирования и прочих методов реваскуляризации (реперфузии) сердечной мышцы.
Помимо основных, рассматривают еще один вид коронарной недостаточности – относительную. Она возникает при патологическом разрастании миокарда на фоне нормального развития венечных сосудов. В этом случае разросшиеся участки миокарда, «не успевшие» обрасти артериями, проявляют признаки ишемии.
Коронарная недостаточность – это ухудшение проходимости венечных артерий, спровоцированное их спазмом, эмболией или тромбозом и приведшее к кислородному голоданию миокарда.
Из-за чего может остановиться сердце у подростка. Причины замирания сердца, симптомы требующие обращения к врачу и методы лечения
К ардиальные патологии находятся на первых местах в условных рейтингах летальности болезнетворных процессов, чуть обгоняя рак или уступая ему (в зависимости от страны и конкретного региона).
Многие состояния не проявляют себя выраженными симптомами, что усложняет раннюю диагностику и не дает человеку вовремя сориентироваться в ситуации.
Перечень проявлений кардиального характера широк. Так, одно из распространенных — это замирание сердца. Подобным образом больные описывают нарушение ритмичных сокращений. Причины тому разные.
Возможно развитие экстрасистолии, фибрилляции, пароксизма, коронарной недостаточности, аортальных, митральных проблем и прочих. Вариантов масса, тем более, что проявление весьма универсально, если можно так сказать.
Выявление основной причины лежит на плечах кардиологов. Исследования ЭКГ и ЭХО являются профильными.
Лечение проводится в стационарных условиях на первом этапе, если процесс потенциально фатален или на амбулаторных началах. Прогнозы вариативны и зависят от первоисточника проблемы.
Причины замирания сердца
Факторы становления почти всегда патологические. Насколько опасные — трудно судить, не видя пациента и не зная истории болезни.
Даже врач не скажет подобного с ходу, требуется диагностика. Факторы в 90% случаев кардиальные, то есть, сопряжены с нарушением работе самого мышечного органа.
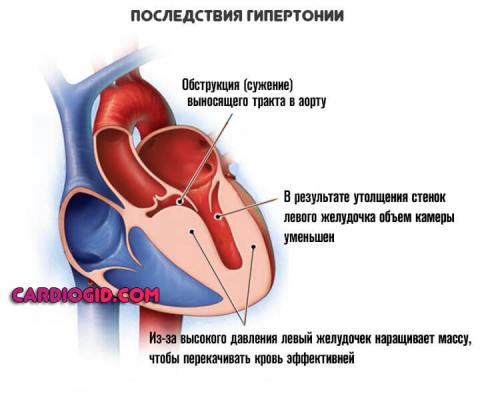
Повышенное давление
Длительно текущая артериальная гипертензия или симптоматическое проявление того же рода.
Суть процесса заключается в стабильном росте давления, отсюда органические изменения в кардиальных структурах. Чем дальше, тем сложнее.
На—показатели тонометра не восстанавливаются самостоятельно. Болезнь прогрессирует быстрыми темпами, что чревато развитием осложнений в любой момент времени.
Среди опасных — инсульт геморрагического плана или инфаркт, реже кардиогенный шок как итог переизбытка активности со стороны сердца. Ощущение замирания — результат аритмии, которая возникает на фоне анатомических дефектов органа. как классический вариант.
Коронарная недостаточность
Существует в двух клинических формах.
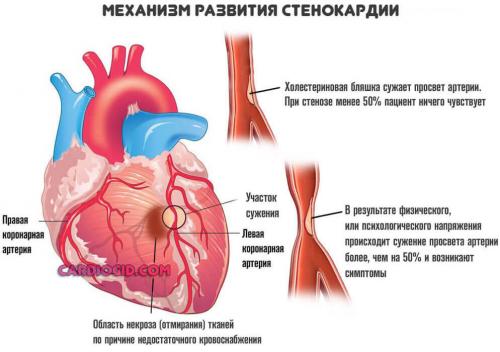
- Стенокардия. Провоцирует сильные боли в груди, нарушение тона и ритма. Субъективно это ощущается как замирания сердца. Действительно же возможно как замедление работы, так и ускорение. Часто одно и другое чередуется в короткий временной промежуток. Подробнее о стенокардии читайте в этой статье .
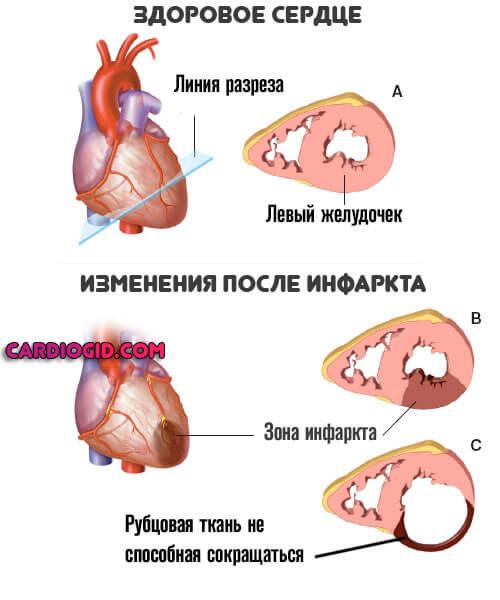
- Инфаркт или острое нарушение питания миокарда. В результате здоровые миоциты отмирают, замещаются грубой рубцовой тканью. Она не сокращается, эластичностью не обладает и призвана нарастить массу.
Чем больше площадь, тем существеннее вероятность аритмии. За счет ускорения деятельности орган старается адаптироваться к новым условиям. Это путь в никуда.
Подробнее о симптомах прединфаркта читайте.
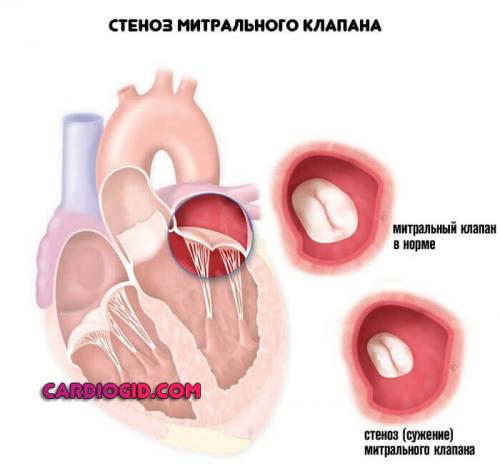
Патологии митрального клапана
Стеноз или же. Первая ситуация сопряжена с уменьшением просвета естественного анатомического окна между предсердиями и желудочками. Возможно полное заращение с течением времени.
Это абсолютно летальное состояние, поскольку кровь в большой круг не выбрасывается, отсюда гипоксия, стремительные органические отклонения и смерть.
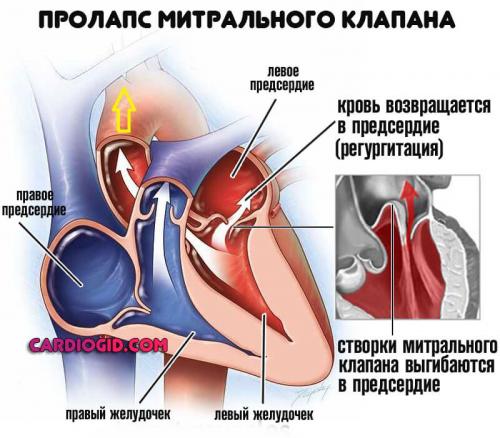
Пролапс же сопровождается западением стенок клапанов внутрь кардиальных структур.
Это состояние в большей мере определяется возвращением крови обратно, объем функционально задействованной жидкой соединительной ткани снижается до критических отметок. Это явление называется регургитацией.
Оба случая лечатся хирургическими методами. Восстановление возможно только на ранних стадиях.
Факторы становления самих пороков сердца — воспаления, аутоиммунные процессы, аномалии внутриутробного развития, отравления и интоксикации.
Инфекционные поражения сердца
Встречаются как осложнения болезней верхних (например ангина), реже нижних дыхательных путей или запущенного кариеса, либо гингивита. Лечение незамедлительное.
Тахикардия с замираниями, изменением интервалов между каждым последующим ударом, встречается с первых же дней болезни.
Восстановление возможно, но при неэффективной терапии или недостаточной квалификации врачей встречаются осложнения в виде нестабильной аритмии опасного типа, разрушения предсердий с последующей необходимостью протезирования. Это сложная операция.
Кардиомиопатия при вскрытии. Судебно-медицинское значение алкогольной кардиопатии
Московское городское бюро судебно-медицинской экспертизы (нач. Л.С. Велишева)
УДК 340.6:616.12-02:615.917'262.036.12
Судебно-медицинское значение алкогольной кардиопатии. Велишева Л.С., Гольдина Б.Г., Богуславский В.Л. Суд.-мед. эксперт., 1978, № 3, с. 31-34.
Изучены морфологические изменения в сердце и в некоторых других органах трупов лиц.^умерших внезапно от острой сердечной недостаточности, обусловленной алкогольной кардиопатией, и от острого отравления этанолом. Обнаружены дифференциально-диагностические различия.
Иллюстраций 8.
MEDICO-LEGAL ROLE OF ALCOHOLIC CARDIOPATHY
L. S. Velisheva, B. G. Goldina, V. L. Boguslavski
A study of 30 cases of sudden death from acute cardiac insufficiency related to alcoholic cardiopathy and of 30 autopsied cases of fatal ethanolic intoxications. Discriminating morphological features were noted.
ссылка на эту страницу
Судебно-медицинское значение алкогольной кардиопатии / Велишева Л.С., Гольдина Б.Г., Богуславский В.Л. // Судебно-медицинская экспертиза. — М., 1978. — №3. — С. 31-34.
библиографическое описание:
Судебно-медицинское значение алкогольной кардиопатии / Велишева Л.С., Гольдина Б.Г., Богуславский В.Л. // Судебно-медицинская экспертиза. — М., 1978. — №3. — С. 31-34.
html код:
код для вставки на форум:
wiki:
Внезапная смерть от сердечной недостаточности. Синдром внезапной смерти
Внезапная смерть от ишемической болезни наступает в течение 24 часов после возникновения болей за грудиной и других симптомов. Иногда, это единственное проявление острой недостаточности коронаров.
В 1964 году Всемирная организация Здравоохранения предложила называть этим определением смерть, развившуюся спустя 6 часов после появления первых приступов.
На данный момент внезапной смертью называется гибель больного в течение 24 часов после ишемической атаки, не осложненной кардиогенным шоком, разрывом сердца или сердечной астмой.
Причиной такого исхода может быть полная остановка сердца, возникшая из-за повреждения проводящей системы, обеспечивающей ритмичное сокращение. Также это обширный некроз кардиомиоцитов, делающий невозможным адекватное кровоснабжение головного мозга. Вследствие длительной гипоксии из-за сердечной недостаточности, мозг умирает и наступает биологическая смерть.
Этот синдром часто возникает у пожилых пациентов и лиц среднего возраста при холодовом спазме, сильном стрессе. У молодых спортсменов она вызывается вазоспастической стенокардией, спровоцированной стрессом в сочетании с большой физической нагрузкой. Данная категория лиц применяет антигипоксические препараты, снижающие потребность миокарда в кислороде, и повышающие устойчивость к гипоксии. Однако стенокардия Принцметалла даже в этом случае может стать причиной гибели.
Факторами, увеличивающими риск внезапной смерти, являются:
- Метаболический синдром (толерантность к глюкозе, избыточный вес, гипертензия).
- Питание с избытком жиров и соли.
- Наличие крупной атеросклеротической бляшки в сочетании с высоким артериальным давлением.
- Курение, злоупотребление алкоголем.
- Системные васкулиты (волчанка) и другие состояния, характеризующиеся повышенным тромбообразованием и внутрисосудистым свертывание крови.
Остановка сердца от стресса. Неврозы и расстройства сердечного ритма
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника «Столица» гарантирует полную конфиденциальность Вашего обращения.
Психогенные расстройства сердечного ритма.
Состояния мучительного, тягостного стpaxa cмepти неизбежно сопровождают и разнообразные расстройства сердечного ритма (независимо от того, развиваются ли они психогенно или на фоне структурных изменений миокарда и проводящей системы сердца). Любое нарушение привычного, оптимального для данного индивида сердечного ритма неминуемо вызывает у больного страх cмepти, усугубляющий тяжесть аритмии и препятствующий ее купированию. Так, пароксизм суправентрикулярной тахикардии, развившийся у больного дома или на производстве, не снимается подчас внутривенным вливанием 10-15 мл 10% раствора новокаинамида, но прекращается, как только больной почувствует себя в безопасности (в процессе трaнcпортировки в машине скорой помощи или при поступлении в приемное отделение больницы). Аналогичный механизм лежит в основе аритмий и кардиалгии, возникающих у больных в стационаре в вечерние часы или воскресные и праздничные дни (т. е. в отсутствие лечащего врача).
Жалобы на приступы сердцебиений не только при физическом усилии и малейшем волнении, но и в покое (в соответствии с имеющимися у многих больных суточными колебаниями самочувствия и при наплывах мыслей тревожно-депрессивного содержания) — один из почти непременных компонентов ипохондрических расстройств в клинике невротических и псевдоневротических состояний. Особенно характерны приступы сердцебиений по утрам (в момент пробуждения), при засыпании и нередко по ночам (в связи с бессонницей или поверхностным, прерывистым и тревожным сном), а также («до холодного пота») при любой неожиданности и «испуге». Крайне тягостную и мучительную психогенную синусовую (а иногда даже пароксизмальную) тахикардию (со страхом cмepти, резко выраженной ипохондрической окраской и учащением сердечных сокращений до 140-160 в минуту) способно вызвать у этих больных одно лишь упоминание о стенокардии или инфаркте миокарда. Пароксизмы синусовой и суправентрикулярной (значительно реже — желудочковой) тахикардии рассматриваются при этом как возможные соматические проявления и эквиваленты депрессивной фазы циклотимии.
Ощущения при остановке сердца. Классификация
Виды прекращения сердечной деятельности:
1. Фибриллляция желудочков - некоординированные сокращения мышечных волокон сердца. Энергичные фибриллярные сокращения отмечаются при сохранившемся тонусе миокарда, вялые фибриллярные сокращения - при атонии.
2. Асистолия - полное прекращение сокращений желудочков. Она может произойти как внезапно (рефлекторно), при сохранившемся тонусе миокарда, так и постепенно - при развитии его атонии. Наиболее часто остановка сердца происходит в диастоле и очень редко - в систоле.
На основе учета степени и характера нарушения проводимости может быть построена рациональная классификация видов остановки сердца.
Первая группа нарушений проводимости сердца включает нарушения проведения возбуждений между различными отделами сердца, при этом возбудимость и сократимость миокарда внутри каждого отдела сердца сохраняются.
К данной группе относятся:
- асистолия всего сердца вследствие нарушений и полной блокады проводимости между синусовым узлом и предсердиями;
- асистолия желудочков в результате полной поперечной блокады;
- резко выраженная желудочковая брадикардия (меньше 30 сокращений в минуту) при неполной блокаде проводимости между предсердиями и желудочками или при наличии редкого автоматизма идиовентрикулярного происхождения.
Вторая группа нарушений проводимости сердца включает нарушения проведения возбуждения внутри проводящей системы желудочков, из-за чего координированность сокращений миокарда желудочков нарушается.
К данной группе относятся:
- фибрилляция и трепетание желудочков;
- пароксизмальная тахикардия, связанная с нарушением внутрижелудочковой или внутрипредсердной проводимости.
Третья группа нарушений проводимости сердца представляет собой наиболее глубокое нарушение проводимости, распространение которого охватывает все конечные разветвления проводящей системы внутри миокарда. При таком состоянии сердца полностью теряются возбудимость и сократимость, оно характеризуется потерей мышечного тонуса - атонией миокарда.